Zahnabszess - Dental abscess
| Zahnabszess | |
|---|---|
| Andere Namen | Dentoalveolärer Abszess, Zahnabszess, Wurzelabszess |
 | |
| Ein verfallener , abgebrochener Zahn, der eine Pulpanekrose durchgemacht hat . Es hat sich dann ein periapikaler Abszess (dh um die Spitze der Zahnwurzel) gebildet und Eiter fließt über eine intraorale Nebenhöhle ( Gumboil ) in den Mund . | |
| Spezialität | Zahnheilkunde |
Ein Zahnabszess ist eine lokalisierte Eiteransammlung, die mit einem Zahn verbunden ist. Die häufigste Art von Zahnabszessen ist ein periapikaler Abszess, und die zweithäufigste ist ein parodontaler Abszess . Bei einem periapikalen Abszess ist die Ursache normalerweise eine bakterielle Infektion, die sich in der weichen, oft abgestorbenen Zahnpulpa angesammelt hat . Dies kann durch Karies , gebrochene Zähne oder ausgedehnte Parodontitis (oder Kombinationen dieser Faktoren) verursacht werden. Eine fehlgeschlagene Wurzelkanalbehandlung kann auch zu einem ähnlichen Abszess führen.
Ein Zahnabszess ist eine Art von odontogener Infektion , obwohl der letztere Begriff im Allgemeinen auf eine Infektion angewendet wird, die sich außerhalb der lokalen Region um den verursachenden Zahn herum ausgebreitet hat.
Einstufung
Die wichtigsten Arten von Zahnabszessen sind:
- Periapikaler Abszess: Das Ergebnis einer chronischen , lokalisierten Infektion an der Spitze oder Spitze der Zahnwurzel.
- Parodontalabszess: beginnt in einer Parodontaltasche (siehe: Parodontalabszess )
- Zahnfleischabszess: nur das Zahnfleisch betroffen, ohne dass der Zahn oder das Parodontalband betroffen sind (siehe: Parodontalabszess )
- Perikoronaler Abszess: Beteiligung der Weichteile, die die Zahnkrone umgeben (siehe: Perikoronitis )
- Kombinierter parodontal-endodontischer Abszess: eine Situation, in der sich ein periapikaler Abszess und ein parodontaler Abszess kombiniert haben (siehe: Kombinierte parodontal-endodontische Läsionen ).
Anzeichen und Symptome
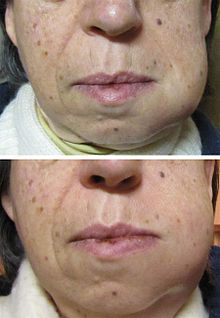
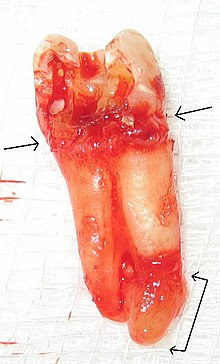
Der Schmerz ist anhaltend und kann als extrem, wachsend, scharf, stechend oder pochend beschrieben werden. Druck oder Wärme auf den Zahn können extreme Schmerzen verursachen. Der Bereich kann berührungsempfindlich und möglicherweise auch geschwollen sein. Diese Schwellung kann entweder an der Zahnbasis, am Zahnfleisch und/oder an der Wange vorhanden sein und kann manchmal durch die Anwendung von Eisbeuteln reduziert werden .
Ein akuter Abszess kann schmerzlos sein, aber immer noch eine Schwellung am Zahnfleisch aufweisen. Es ist wichtig, alles, was sich so präsentiert, von einem Zahnarzt untersuchen zu lassen, da es später chronisch werden kann.
In einigen Fällen kann ein Zahnabszess den Knochen perforieren und in das umgebende Gewebe abfließen, was zu einer lokalen Gesichtsschwellung führt. In einigen Fällen werden die Lymphdrüsen im Nacken als Reaktion auf die Infektion geschwollen und empfindlich. Es kann sich sogar wie eine Migräne anfühlen, da die Schmerzen aus dem infizierten Bereich übertragen werden können. Der Schmerz überträgt sich normalerweise nicht über das Gesicht, sondern nur nach oben oder unten, da die Nerven, die jede Seite des Gesichts bedienen, getrennt sind.
Starke Schmerzen und Beschwerden auf der Seite des Gesichts, auf der der Zahn infiziert ist, sind ebenfalls ziemlich häufig, wobei der Zahn selbst aufgrund extremer Schmerzen unerträglich wird.
Diagnostischer Ansatz
Ein parodontaler Abszess kann schwer von einem periapikalen Abszess zu unterscheiden sein. Tatsächlich können sie manchmal zusammen auftreten. Da sich die Behandlung eines parodontalen Abszesses von der eines periapikalen Abszesses unterscheidet, ist diese Unterscheidung wichtig.
- Wenn die Schwellung über dem Bereich der Wurzelspitze liegt, handelt es sich eher um einen periapikalen Abszess; liegt er näher am Zahnfleischrand, handelt es sich eher um einen Parodontalabszess.
- Bei einem parodontalen Abszess entleert sich der Eiter höchstwahrscheinlich über die Parodontaltasche, während ein periapikaler Abszess im Allgemeinen über eine Parulis näher an der Spitze des betroffenen Zahns abfließt.
- Wenn der Zahn eine vorbestehende Parodontitis mit Taschen und Verlust der Alveolarknochenhöhe hat, ist es wahrscheinlicher, dass es sich um einen Parodontalabszess handelt; Wenn der Zahn dagegen einen relativ gesunden parodontalen Zustand hat, ist es wahrscheinlicher, dass es sich um einen periapikalen Abszess handelt.
- Bei parodontalen Abszessen geht die Schwellung normalerweise den Schmerzen voraus, und bei periapikalen Abszessen geht der Schmerz normalerweise der Schwellung voraus.
- Eine Vorgeschichte von Zahnschmerzen mit Hitze- und Kälteempfindlichkeit deutet auf eine frühere Pulpitis hin und weist darauf hin, dass ein periapikaler Abszess wahrscheinlicher ist.
- Wenn der Zahn der normalen Ergebnisse auf gibt Zellstoff Sensibilität Test ist, frei von Karies und hat keine großen Restaurationen; es ist eher ein parodontaler Abszess.
- Im Frühstadium eines Zahnabszesses ist ein zahnärztliches Röntgenbild wenig hilfreich, später jedoch meist die Lage des Abszesses und damit der Hinweis auf eine endodontische/parodontale Ätiologie. Bei einer Nebenhöhlenentzündung wird manchmal vor dem Röntgen ein Guttapercha- Punkt eingesetzt, in der Hoffnung, dass er auf den Ursprung der Infektion hinweist.
- Im Allgemeinen sind parodontale Abszesse empfindlicher bei seitlicher Perkussion als bei vertikaler Perkussion, und periapikale Abszesse sind empfindlicher bei apikaler Perkussion.
Behandlung
Die erfolgreiche Behandlung eines Zahnabszesses konzentriert sich auf die Reduktion und Eliminierung der angreifenden Organismen. Dies kann eine Behandlung mit Antibiotika und eine Drainage umfassen, jedoch wurde allgemein empfohlen, dass Zahnärzte die Verschreibungspraktiken von Antibiotika verbessern sollten, indem sie die Verschreibungen auf die akuten Fälle beschränken, die unter den schweren Anzeichen einer sich ausbreitenden Infektion leiden, um die Entwicklung zu überwinden von Antibiotika-resistenten Bakterienstämmen in der Bevölkerung. Ein Cochrane-Review aus dem Jahr 2018 hat keine ausreichenden Beweise gefunden, um auszuschließen, ob Patienten mit akuten Zahnabszessen von Antibiotika-Verschreibungen profitieren können.
Wenn der Zahn wiederhergestellt werden kann, kann eine Wurzelkanaltherapie durchgeführt werden. Nicht restaurierbare Zähne müssen extrahiert werden , gefolgt von einer Kürettage des gesamten apikalen Weichgewebes.
Sofern sie nicht symptomatisch sind, sollten wurzelkanalbehandelte Zähne nach der Wurzelkanaltherapie in Abständen von 1 und 2 Jahren untersucht werden, um eine mögliche Läsionsvergrößerung auszuschließen und eine angemessene Heilung sicherzustellen.
Abszesse können aus mehreren Gründen nicht heilen:
- Zyste Bildung
- Unzureichende Wurzelkanaltherapie
- Vertikale Wurzelfrakturen
- Fremdmaterial in der Läsion
- Assoziierte Parodontitis
- Penetration der Kieferhöhle
Nach konventioneller, adäquater Wurzelkanaltherapie werden nicht heilende oder sich vergrößernde Abszesse häufig mit einer Operation und Füllung der Wurzelspitzen behandelt; und erfordert eine Biopsie, um die Diagnose zu beurteilen.
Komplikationen
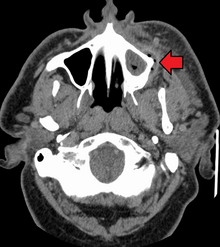
Unbehandelt kann ein schwerer Zahnabszess groß genug werden, um Knochen zu perforieren und sich in das Weichgewebe auszudehnen, was schließlich zu Osteomyelitis bzw. Cellulitis führt . Von dort folgt es dem Weg des geringsten Widerstands und kann sich entweder nach innen oder nach außen ausbreiten. Der Infektionsweg wird unter anderem durch die Lage des infizierten Zahns und die Dicke der Knochen-, Muskel- und Faszienansätze beeinflusst.
Die externe Drainage kann als Furunkel beginnen, das platzt und Eiterableitung aus dem Abszess ermöglicht, intraoral (normalerweise durch das Zahnfleisch) oder extraoral. Chronische Drainage ermöglicht die Bildung einer epithelialen Auskleidung in dieser Verbindung, um einen Eiterabflusskanal ( Fistel ) zu bilden. Manchmal lindert diese Art der Drainage sofort einige der schmerzhaften Symptome, die mit dem Druck verbunden sind.
Die innere Drainage ist von größerer Bedeutung, da eine wachsende Infektion Platz innerhalb des die Infektion umgebenden Gewebes schafft. Zu den schwerwiegenden Komplikationen, die eine sofortige Krankenhauseinweisung erfordern, gehört die Ludwig-Angina , eine Kombination aus wachsender Infektion und Zellulitis, die die Atemwege verschließt und in extremen Fällen zum Ersticken führt. Auch kann sich eine Infektion über die Geweberäume bis zum Mediastinum ausbreiten, was erhebliche Auswirkungen auf die lebenswichtigen Organe wie das Herz hat. Eine weitere Komplikation, normalerweise von den oberen Zähnen, ist das Risiko einer Sepsis durch Verbindung mit Blutgefäßen, eines Hirnabszesses (extrem selten) oder einer Meningitis (ebenfalls selten).
Je nach Schwere der Infektion kann sich der Betroffene nur leicht krank fühlen oder im Extremfall eine stationäre Behandlung benötigen.
Siehe auch
Verweise
Externe Links
| Einstufung |
|---|