Rektumprolaps - Rectal prolapse
| Rektumprolaps | |
|---|---|
| Andere Namen | Vollständiger Rektumprolaps, externer Rektumprolaps |
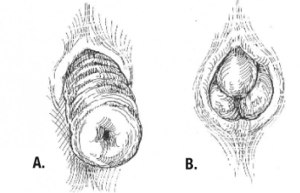 | |
| Ein . externer Rektumprolaps in voller Dicke und B . Schleimhautvorfall . Beachten Sie die umfangsmäßige Anordnung der Falten beim Vollprolaps im Vergleich zu den radialen Falten beim Schleimhautprolaps. | |
| Spezialität | Generelle Operation |
Ein Rektumprolaps ist, wenn die Rektumwände so weit vorgefallen sind, dass sie aus dem Anus herausragen und außerhalb des Körpers sichtbar sind. Die meisten Forscher sind sich jedoch einig, dass es 3 bis 5 verschiedene Arten von Rektumprolaps gibt, je nachdem, ob der prolabierte Abschnitt von außen sichtbar ist und ob die gesamte oder nur eine Teildicke der Rektumwand betroffen ist.
Ein Rektumprolaps kann ohne Symptome auftreten, aber je nach Art des Prolaps kann es zu Schleimausfluss (Schleim aus dem Anus), rektale Blutungen , Grad der Stuhlinkontinenz und Symptome einer Stuhlentleerung kommen .
Ein Rektumprolaps tritt im Allgemeinen häufiger bei älteren Frauen auf, obwohl er in jedem Alter und bei jedem Geschlecht auftreten kann. Es ist sehr selten lebensbedrohlich, aber die Symptome können unbehandelt schwächend sein. Die meisten Fälle von externem Prolaps können erfolgreich behandelt werden, oft mit einem chirurgischen Eingriff. Innere Vorfälle sind traditionell schwieriger zu behandeln und eine Operation ist für viele Patienten möglicherweise nicht geeignet.
Einstufung
Die verschiedenen Arten von Rektumprolaps können schwer zu erfassen sein, da unterschiedliche Definitionen verwendet werden und einige Subtypen erkennen und andere nicht. Im Wesentlichen können Rektumprolaps sein
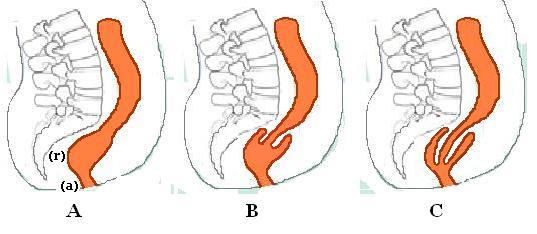
- volle Dicke (komplett), wobei alle Schichten der Rektumwand prolabieren oder nur die Schleimhautschicht betreffen (teilweise)
- extern, wenn sie aus dem Anus herausragen und von außen sichtbar sind, oder intern, wenn dies nicht der Fall ist
- umlaufend , wenn der gesamte Umfang der Rektumwand vorfällt, oder segmental, wenn nur Teile des Umfangs der Rektumwand vorfallen
- in Ruhe vorhanden sind oder während des Pressens auftreten.
Externer (vollständiger) Rektumprolaps (Rektumprozidentia, Rektumprolaps voller Dicke, Rektumprolaps externa) ist eine umlaufende, echte Invagination der Rektumwand, die aus dem Anus herausragt und von außen sichtbar ist.
Interne rektale Invagination (okkulte rektale Prolaps, Innen-Procidentia) definiert wird als ein trichterförmige Einfaltung der oberen rektalen (oder niedriger sigmoid ) Wand , die auftreten kann , während der Defäkation . Dieses Auffalten kann man sich vielleicht am besten so vorstellen, als würde man eine Socke von innen nach außen falten, wodurch „eine Röhre in einer Röhre“ entsteht. Eine andere Definition ist "wo das Rektum kollabiert, aber den Anus nicht verlässt". Viele Quellen unterscheiden zwischen einer inneren Rektuminvagination und einem Schleimhautprolaps, was darauf hindeutet, dass es sich bei ersterem um einen Prolaps der Rektumwand in voller Dicke handelt. Eine Veröffentlichung der American Society of Colon and Rectal Surgeons stellte jedoch fest, dass die interne rektale Invagination die Schleimhaut- und Submukosaschichten umfasste , die sich von den darunter liegenden Anhaftungen der Muscularis-Schleimhautschicht trennten, was dazu führte, dass der abgetrennte Teil der Rektumschleimhaut nach unten "rutschte". Dies kann bedeuten, dass Autoren die Begriffe interner Rektumprolaps und interner Schleimhautprolaps verwenden, um die gleichen Phänomene zu beschreiben.
Schleimhautprolaps (partieller Rektumschleimhautprolaps) bezieht sich auf den Prolaps der Lockerung der submukösen Ansätze zur Muscularis propria der distalen Rektummukosaschicht der Rektumwand. Die meisten Quellen definieren einen Schleimhautprolaps als einen externen, segmentalen Prolaps, der leicht mit prolabierten (3. oder 4. Grad) Hämorrhoiden ( Hämorrhoiden ) verwechselt werden kann . Allerdings werden sowohl der innere Schleimhautprolaps (siehe unten) als auch der umlaufende Schleimhautprolaps von einigen beschrieben. Andere betrachten den Schleimhautprolaps nicht als eine echte Form des Rektumprolaps.
Ein interner Schleimhautprolaps (Rectal Internal Mucosal Prolapse, RIMP) bezeichnet einen Vorfall der Schleimhautschicht der Rektumwand, der nicht nach außen vorsteht. Es gibt einige Kontroversen um diesen Zustand in Bezug auf seine Beziehung zur Hämorrhoidalerkrankung oder ob es sich um eine separate Entität handelt. Der Begriff "Mukosa-Hämorrhoidalprolaps" wird auch verwendet.
Das solitäre Rektumulkussyndrom (SRUS, solitäres Rektumulkus, SRU) tritt bei einer inneren Rektuminvagination auf und gehört zum Spektrum der Rektumprolapserkrankungen. Es beschreibt Ulzerationen der Rektumschleimhaut, die durch wiederholte Reibungsschäden verursacht werden, wenn die innere Invagination während der Belastung in den Analkanal gedrückt wird. SRUS kann als Folge einer inneren Invagination angesehen werden, die in 94 % der Fälle nachgewiesen werden kann.
Das Schleimhautprolapssyndrom (MPS) wird von einigen erkannt. Es umfasst das solitäre Rektumulkussyndrom, den Rektumprolaps, die Proktitis cystica profunda und entzündliche Polypen. Es wird als chronisch gutartige entzündliche Erkrankung eingestuft.
Rektumprolaps und interne Rektuminvagination wurden nach der Größe des prolapsierten Abschnitts des Rektums, einer Funktion der rektalen Beweglichkeit vom Kreuzbein und der Einfaltung des Rektums, klassifiziert. Diese Klassifikation berücksichtigt auch die Schließmuskelrelaxation:
- Grad I: Nichtrelaxation des Schließmuskelmechanismus ( Anismus )
- Grad II: leichte Invagination
- Grad III: mäßige Invagination
- Grad IV: schwere Invagination
- Grad V: Rektumprolaps
Der rektale Prolaps der inneren Schleimhaut wurde nach dem Grad des Absinkens des Intussuszeptums eingestuft, das für die Schwere der Symptome prädiktiv war:
- Unterhalb des anorektalen Ringes ist bei Belastung ein Prolaps ersten Grades nachweisbar
- zweiten Grades, wenn es die Linea dentatus erreicht hat
- dritten Grades, wenn es den Analrand erreicht hat
Die am weitesten verbreitete Klassifikation des internen Rektumprolaps erfolgt nach der Höhe der Rektum-/Sigmoidalwand, von der sie ausgehen, und danach, ob das Intussuszeptum im Rektum verbleibt oder in den Analkanal hineinreicht . Die Höhe der Invagination aus dem Analkanal wird normalerweise durch Defäkographie geschätzt .
Rekto-rektale (hohe) Invagination (intra-rektale Invagination) ist der Punkt, an dem die Invagination im Rektum beginnt, nicht in den Analkanal hineinragt, sondern im Rektum verbleibt. (dh das Intussuszeptum hat seinen Ursprung im Rektum und erstreckt sich nicht in den Analkanal. Der Intussuscipiens umfasst nur das Rektumlumen distal des Intussuszeptums). Dies sind in der Regel Invaginationen, die ihren Ursprung im oberen Rektum oder unteren Sigma haben .
Rekto-anale (niedrige) Invagination (intra-anale Invagination) ist der Punkt, an dem die Invagination im Rektum beginnt und in den Analkanal ragt (d.
Es wurde eine anatomisch-funktionelle Klassifikation der inneren rektalen Invagination beschrieben, mit dem Argument, dass neben der Höhe der Invagination über dem Analkanal andere Faktoren für die Vorhersage der Symptomatik wichtig zu sein scheinen. Die Parameter dieser Klassifikation sind der anatomische Abstieg, der Durchmesser des intussuszeptierten Darms, die damit verbundene rektale Hyposensitivität und der damit verbundene verzögerte Dickdarmtransit:
- Typ 1: Interne rekto-rektale Invagination
- Typ 1W Breites Lumen
- Typ 1N Verengtes Lumen
- Typ 2: Interne rekto-anale Invagination
- Typ 2W Wide Lumen
- Typ 2N Verengtes Lumen
- Typ 2M Verengtes Innenlumen mit assoziierter rektaler Hyposensitivität oder frühem Megarektum
- Typ 3: Interne-externe rekto-anale Invagination
Diagnose
Geschichte
Patienten können gynäkologische Erkrankungen haben, die eine multidisziplinäre Behandlung erfordern. Die Anamnese der Verstopfung ist wichtig, da einige der Operationen die Verstopfung verschlimmern können. Stuhlinkontinenz kann auch die Wahl des Managements beeinflussen.
Körperliche Untersuchung
Rektumprolaps kann leicht mit prolabierenden Hämorrhoiden verwechselt werden. Der Schleimhautprolaps unterscheidet sich auch von prolabierenden (3. oder 4. Grad) Hämorrhoiden, bei denen ein segmentaler Prolaps des Hämorrhoidalgewebes in den Positionen 3, 7 und 11 Uhr auftritt. Der Schleimhautprolaps kann von einem externen Rektumprolaps in voller Dicke (einem vollständigen Rektumprolaps) durch die Ausrichtung der Falten (Furchen) im prolabierten Abschnitt unterschieden werden. Bei einem Rektumprolaps in voller Dicke verlaufen diese Falten umlaufend. Bei Schleimhautprolaps sind diese Falten radial. Die Falten bei Schleimhautvorfällen sind normalerweise mit inneren Hämorrhoiden verbunden. Darüber hinaus gibt es beim Rektumprolaps einen Sulkus zwischen dem vorgefallenen Darm und dem Analrand, während bei der Hämorrhoidalerkrankung kein Sulcus vorhanden ist. Vorgefallene, eingeklemmte Hämorrhoiden sind äußerst schmerzhaft, während ein Rektumvorfall, solange er nicht stranguliert wird, wenig Schmerzen verursacht und leicht zu lindern ist.
Der Prolaps kann offensichtlich sein, oder es kann Anstrengung und Hocken erforderlich sein, um ihn zu erzeugen. Der Anus ist normalerweise fleckig (locker, offen) und hat einen reduzierten Ruhe- und Quetschdruck. Manchmal ist es notwendig, den Patienten zu beobachten, während er sich auf der Toilette anstrengt, um den Vorfall zu sehen (das Perineum kann mit einem Spiegel oder durch Einsetzen eines Endoskops in die Toilettenschüssel betrachtet werden). Möglicherweise muss ein Phosphat-Einlauf verwendet werden, um eine Belastung auszulösen.
Die perianale Haut kann mazeriert sein (Erweichung und Aufhellung der Haut, die ständig feucht gehalten wird) und Exkoriation aufweisen .
Proktoskopie/Sigmoidoskopie/Koloskopie
Diese können eine Stauung und Ödeme (Schwellungen) der distalen Rektumschleimhaut zeigen, und in 10-15% der Fälle kann ein solitäres Rektumulkus an der vorderen Rektumwand vorliegen. Lokalisierte Entzündungen oder Ulzerationen können biopsiert werden und können zur Diagnose von SRUS oder Colitis cystica profunda führen. In seltenen Fällen kann sich an der Vorderkante des Intussuszeptums ein Neoplasma (Tumor) bilden. Darüber hinaus sind die Patienten häufig älter und haben daher eine erhöhte Inzidenz von Dickdarmkrebs . Bei Erwachsenen wird in der Regel vor jedem chirurgischen Eingriff eine Koloskopie in voller Länge durchgeführt. Diese Untersuchungen können mit Kontrastmitteln ( Bariumeinlauf ) durchgeführt werden, die die damit verbundenen Schleimhautanomalien zeigen können.
Videodefäkographie
Diese Untersuchung wird verwendet, um eine innere Invagination zu diagnostizieren oder einen Verdacht auf einen äußeren Prolaps nachzuweisen, der während der Untersuchung nicht hergestellt werden konnte. Bei einem offensichtlichen externen Rektumprolaps ist dies in der Regel nicht erforderlich. Eine Defäkographie kann Begleiterkrankungen wie Zystozele , Scheidengewölbevorfall oder Enterozele nachweisen .
Kolontransitstudien
Kolontransitzeit Studien verwendet werden , um auszuschließen , Darmträgheit , wenn es eine Geschichte von schwerer Verstopfung ist. Patienten mit Kontinentalprolaps und Verstopfung mit langsamem Transit, die für eine Operation geeignet sind, können von einer subtotalen Kolektomie mit Rektopexie profitieren.
Anorektale Manometrie
Diese Untersuchung dokumentiert objektiv den Funktionszustand der Schließmuskeln. Die klinische Bedeutung der Befunde wird jedoch von einigen bestritten. Es kann verwendet werden, um eine Beckenbodendyssenergie zu beurteilen ( Anismus ist eine Kontraindikation für bestimmte Operationen, z. B. STARR), und diese Patienten können von einer postoperativen Biofeedback- Therapie profitieren . Die Befunde sind in der Regel ein verminderter Druck und Ruhedruck, und dies kann der Entwicklung des Prolaps vorausgehen. Der Ruhetonus bleibt bei Patienten mit Schleimhautvorfall in der Regel erhalten. Bei Patienten mit reduziertem Ruhedruck kann die Levatorplastik mit einer Prolapskorrektur kombiniert werden, um die Kontinenz weiter zu verbessern.
Anale Elektromyographie/Pudendus-Nerv-Tests
Es kann verwendet werden, um Inkontinenz zu beurteilen, aber es besteht Uneinigkeit über die Relevanz der Ergebnisse, da sie selten eine Änderung des Operationsplans erfordern. Im Elektromyogramm kann es zu einer Denervierung der quergestreiften Muskulatur kommen. Erhöhte Nervenleitungsperioden (Nervenschädigung), dies kann für die Vorhersage einer postoperativen Inkontinenz von Bedeutung sein.
Vollständiger Rektumprolaps
Rektumprolaps ist ein "Herunterfallen" des Rektums, so dass es von außen sichtbar ist. Das Aussehen ist ein gerötetes, rüsselartiges Objekt durch die analen Schließmuskeln. Patienten empfinden den Zustand als peinlich. Die Symptome können ohne Behandlung sozial schwächend sein, sind aber selten lebensbedrohlich.
Die wahre Inzidenz von Rektumprolaps ist unbekannt, aber es wird angenommen, dass sie selten ist. Da die meisten Betroffenen älter sind, wird die Erkrankung im Allgemeinen zu wenig gemeldet. Es kann in jedem Alter auftreten, sogar bei Kindern, aber es gibt einen Höhepunkt im vierten und siebten Jahrzehnt. Frauen über 50 erkranken sechsmal häufiger an einem Rektumprolaps als Männer. Es ist selten bei Männern über 45 und bei Frauen unter 20 Jahren. Wenn Männer betroffen sind, sind sie in der Regel jung und berichten von signifikanten Darmfunktionssymptomen, insbesondere obstruktiver Stuhlentleerung , oder haben eine prädisponierende Störung (z. B. angeborene Analatresie ). Wenn Kinder betroffen sind, sind sie in der Regel jünger als 3 Jahre.
35 % der Frauen mit Rektumprolaps haben noch nie Kinder bekommen, was darauf hindeutet, dass Schwangerschaft und Wehen keine signifikanten Faktoren sind. Anatomische Unterschiede wie der breitere Beckenausgang bei Frauen können die verzerrte Geschlechterverteilung erklären.
Assoziierte Erkrankungen, insbesondere bei jüngeren Patienten, umfassen Autismus, Entwicklungsverzögerungssyndrome und psychiatrische Erkrankungen, die mehrere Medikamente erfordern.
Anzeichen und Symptome
Anzeichen und Symptome sind:
- Geschichte einer hervorstehenden Masse.
- Grad der Stuhlinkontinenz (50-80% der Patienten), die sich einfach als Schleimausfluss darstellen können .
- Verstopfung (20-50% der Patienten), die auch als Tenesmus (ein Gefühl der unvollständigen Stuhlentleerung ) und Stuhlentleerung bezeichnet wird .
- ein Gefühl des Niederdrückens.
- rektale Blutung
- Durchfall und unregelmäßige Stuhlgewohnheiten.
Anfänglich kann die Masse nur während des Stuhlgangs und der Belastung durch den Analkanal ragen und danach spontan zurückkehren. Später muss die Masse möglicherweise bei der folgenden Defäkation zurückgeschoben werden. Dies kann sich zu einem chronisch prolabierten und schweren Zustand entwickeln, definiert als spontaner Prolaps, der schwer im Inneren zu halten ist und beim Gehen, längerem Stehen, Husten oder Niesen ( Valsalva- Manöver) auftritt . Ein chronisch prolabiertes Rektumgewebe kann pathologische Veränderungen wie Verdickungen, Ulzerationen und Blutungen erfahren.
Wenn der Prolaps extern außerhalb der Analsphinkter eingeklemmt wird, kann er stranguliert werden und es besteht die Gefahr einer Perforation. Dies kann einen dringenden chirurgischen Eingriff erfordern, wenn der Prolaps nicht manuell reduziert werden kann. Das Auftragen von Kristallzucker auf das freiliegende Rektumgewebe kann das Ödem (Schwellung) reduzieren und erleichtern.
Ursache

Die genaue Ursache ist unbekannt und wurde viel diskutiert. Im Jahr 1912 vorgeschlagen , dass Moschcowitz rektale Prolaps ein Gleithernie durch eine Becken war fascial Defekt.
Diese Theorie basierte auf der Beobachtung, dass Patienten mit Rektumprolaps einen beweglichen und nicht unterstützten Beckenboden haben und ein Bruchsack des Peritoneums aus dem Douglas-Raum und der Rektumwand zu sehen ist. Manchmal sind neben dem Rektumprolaps auch andere angrenzende Strukturen zu sehen. Obwohl ein Beutel mit Douglas- Hernie , der aus der Sackgasse von Douglas stammt, aus dem Anus (über die vordere Rektumwand) herausragen kann, ist dies eine andere Situation als ein Rektumprolaps.
Kurz nach der Erfindung der Defäkographie zeigten Broden und Snellman 1968 mit der Cinedefäkographie , dass der Rektumprolaps als umlaufende Invagination des Rektums beginnt, die mit der Zeit langsam zunimmt. Die Vorderkante des Intussuszeptums kann 6–8 cm oder 15–18 cm vom Analrand entfernt liegen . Dies bewies eine ältere Theorie aus dem 18. Jahrhundert von John Hunter und Albrecht von Haller, dass dieser Zustand im Wesentlichen eine rektale Invagination voller Dicke ist, die etwa 3 Zoll über der Linea dentatus beginnt und nach außen vorsteht .
Da die meisten Patienten mit Rektumprolaps eine lange Vorgeschichte von Verstopfung haben, wird angenommen, dass längere, übermäßige und wiederholte Belastung während des Stuhlgangs einen Rektumprolaps prädisponieren kann. Da der Rektumprolaps selbst eine funktionelle Obstruktion verursacht, kann ein kleiner Prolaps mehr Belastung mit zunehmender Schädigung der Anatomie verursachen. Diese übermäßige Belastung kann auf eine prädisponierende Beckenbodendysfunktion (z. B. Stuhlentleerung ) und anatomische Faktoren zurückzuführen sein:
- Abnormal niedrige Senkung des Peritoneums, das die vordere Rektumwand bedeckt
- schlechte posteriore rektale Fixation, was zum Verlust der posterioren Fixation des Rektums an der Sakralkurve führt
- Verlust der normalen horizontalen Position des Rektums mit Verlängerung (redundanter Rektosigmoid) und Abwärtsverschiebung von Sigma und Rektum
- langes rektales Mesenterium
- eine tiefe Sackgasse
- Levatordiastase
- ein fleckiger, schwacher Analsphinkter
Einige Autoren bezweifeln, ob diese Anomalien die Ursache oder sekundär für den Prolaps sind. Andere prädisponierende Faktoren/assoziierte Bedingungen sind:
- Schwangerschaft (obwohl 35 % der Frauen, die einen Rektumprolaps entwickeln, nullipar sind ) (haben noch nie entbunden )
- Voroperation (30-50% der Frauen mit der Erkrankung haben sich einer vorherigen gynäkologischen Operation unterzogen)
- Beckenneuropathien und neurologische Erkrankungen
- hohe gastrointestinale Helminthenbelastung (zB Peitschenwurm )
- COPD
- Mukoviszidose
Die Assoziation mit Uterusprolaps (10-25%) und Zystozele (35%) kann darauf hindeuten, dass eine zugrunde liegende Anomalie des Beckenbodens vorliegt, die mehrere Beckenorgane betrifft. Bei Patienten mit Rektumprolaps und Stuhlinkontinenz wurde eine proximale bilaterale Pudendusneuropathie nachgewiesen. Dieser Befund war bei gesunden Probanden nicht vorhanden und kann die Ursache einer denervationsbedingten Atrophie des äußeren Analsphinkters sein. Einige Autoren vermuten, dass eine Schädigung des Pudendusnervs die Ursache für die Schwächung des Beckenbodens und des Analsphinkters ist und die zugrunde liegende Ursache für ein Spektrum von Beckenbodenerkrankungen sein kann.
Die Schließmuskelfunktion bei Rektumprolaps ist fast immer eingeschränkt. Dies kann die Folge einer direkten Schließmuskelverletzung durch chronische Dehnung des prolabierenden Rektums sein. Alternativ kann das invaginierende Rektum zu einer chronischen Stimulation des rektoanalen Hemmreflexes (RAIR – Kontraktion des äußeren Analsphinkters als Reaktion auf Stuhlgang im Rektum) führen. Es wurde gezeigt, dass das RAIR fehlt oder abgestumpft ist. Der Druck beim Quetschen (maximale willkürliche Kontraktion) kann ebenso beeinflusst werden wie der Ruhetonus. Dies ist höchstwahrscheinlich eine Denervationsverletzung des äußeren Analsphinkters.
Der angenommene Mechanismus der Stuhlinkontinenz beim Rektumprolaps beruht auf der chronischen Dehnung und dem Trauma der analen Schließmuskeln und dem Vorhandensein einer direkten Leitung (dem Intussuszeptum), die das Rektum mit der äußeren Umgebung verbindet, die nicht von den Schließmuskeln geschützt wird.
Der vermutete Mechanismus der Stuhlentleerung besteht in einer Störung der Fähigkeit des Rektums und des Analkanals, sich zusammenzuziehen und den Rektuminhalt vollständig zu entleeren. Das Intussuszeptum selbst kann das rektoanale Lumen mechanisch verstopfen und eine Blockade erzeugen, die sich bei Belastung, Anismus und Kolon-Motilitätsstörungen verschlimmert.
Einige glauben, dass die interne rektale Invagination die erste Form eines fortschreitenden Spektrums von Erkrankungen darstellt, deren Extrem der externe Rektumprolaps ist. Die Zwischenstadien würden allmählich die Größe der Invagination erhöhen. Die innere Invagination schreitet jedoch selten zu einem externen Rektumprolaps fort. Die Faktoren, die dazu führen, dass ein Patient von einer inneren Invagination zu einem Rektumprolaps voller Dicke führt, bleiben unbekannt. Defäkographie-Studien zeigten, dass bei 40% der asymptomatischen Patienten Grade einer inneren Invagination vorhanden sind, was die Möglichkeit eröffnet, dass es sich bei einigen um eine normale Variante handelt und die Patienten prädisponieren können, Symptome zu entwickeln oder andere Probleme zu verschlimmern.
Behandlung
Konservativ
Es wird angenommen, dass eine Operation die einzige Option ist, um einen vollständigen Rektumprolaps möglicherweise zu heilen. Für Menschen mit medizinischen Problemen, die sie für eine Operation ungeeignet machen, und solche, die minimale Symptome haben, können konservative Maßnahmen von Vorteil sein. Ernährungsumstellungen, einschließlich einer Erhöhung der Ballaststoffe, können hilfreich sein, um Verstopfung zu reduzieren und dadurch Anstrengung zu reduzieren. Auch ein Volumenbildner (zB Flohsamen ) oder Stuhlweichmacher können Verstopfung reduzieren.
Chirurgische
Eine Operation ist oft erforderlich, um weitere Schäden an den analen Schließmuskeln zu verhindern. Das Ziel der Operation besteht darin, die normale Anatomie wiederherzustellen und die Symptome zu minimieren. Es gibt keinen weltweit vereinbarten Konsens darüber, welche Verfahren effektiver sind, und es wurden über 50 verschiedene Operationen beschrieben.
Chirurgische Zugänge beim Rektumprolaps können entweder perineal oder abdominal sein. Ein perinealer Zugang (oder transperineal) bezieht sich auf den chirurgischen Zugang zum Rektum und Sigma über einen Schnitt um den After und das Perineum (der Bereich zwischen den Genitalien und dem After). Beim abdominalen Zugang (transabdominaler Zugang) schneidet der Chirurg in den Bauch und erhält einen chirurgischen Zugang zur Beckenhöhle . Verfahren für einen Rektumprolaps können eine Fixierung des Darms (Rektopexie) oder eine Resektion (ein Teil entfernt) oder beides umfassen. Es werden auch transanale (endo-anale) Verfahren beschrieben, bei denen der Zugang zum inneren Rektum über den Anus selbst erfolgt.
Bauchverfahren
Der abdominale Zugang birgt bei Männern ein geringes Impotenzrisiko (zB 1-2% bei abdominaler Rektopexie). Bauchoperationen können offen oder laparoskopisch (Schlüssellochchirurgie) sein.
Laparoskopische Verfahren Die Erholungszeit nach einer laparoskopischen Operation ist kürzer und weniger schmerzhaft als nach einer herkömmlichen Bauchoperation. Anstatt die Beckenhöhle mit einem breiten Einschnitt (Laparotomie) zu öffnen, werden ein Laparoskop (ein dünner, beleuchteter Schlauch) und chirurgische Instrumente über kleine Einschnitte in die Beckenhöhle eingeführt. Rektopexie und anteriore Resektion wurden laparoskopisch mit guten Ergebnissen durchgeführt.
Perineale Verfahren
Der perineale Zugang führt im Allgemeinen zu weniger postoperativen Schmerzen und Komplikationen und einer kürzeren Krankenhausaufenthaltsdauer. Diese Verfahren haben im Allgemeinen eine höhere Rezidivrate und ein schlechteres funktionelles Ergebnis. Die perinealen Verfahren umfassen die perineale Rektosigmoidektomie und die Delorme-Reparatur. Ältere oder andere medizinisch Hochrisikopatienten werden in der Regel durch perineale Eingriffe behandelt, wie sie in Regionalanästhesie oder sogar Lokalanästhesie mit intravenöser Sedierung durchgeführt werden können , um so die Risiken einer Vollnarkose zu vermeiden . Alternativ können perineale Verfahren gewählt werden, um das Risiko einer Nervenschädigung zu verringern, beispielsweise bei jungen männlichen Patienten, für die sexuelle Dysfunktion ein Hauptproblem darstellen kann.
Perineale Rektosigmoidektomie
Das Ziel der perinealen Rektosigmoidektomie ist die Resektion oder Entfernung des überflüssigen Darms. Dies geschieht über das Perineum. Das untere Rektum wird durch Fibrose am Kreuzbein verankert, um einen zukünftigen Prolaps zu verhindern. Die gesamte Dicke der Rektumwand wird knapp oberhalb der Linea dentatus inzidiert. Redundante rektale und sigmoidale Wand werden entfernt und der neue Dickdarmrand wird mit Nähten oder Klammern wieder mit dem Analkanal verbunden (anastomosiert). Dieses Verfahren kann mit einer Levatorplastik kombiniert werden, um die Beckenmuskulatur zu straffen. Eine kombinierte perineale Proktosigmoidektomie mit anteriorer Levatorplastik wird auch als Altemeier-Verfahren bezeichnet. Die Levatorplastik wird durchgeführt, um die Levatordiastase zu korrigieren, die häufig mit einem Rektumprolaps verbunden ist. Die perineale Rektosigmoidektomie wurde erstmals 1899 von Mikulicz eingeführt und blieb viele Jahre lang die bevorzugte Behandlung in Europa. Es wurde von Altemeier popularisiert. Das Verfahren ist einfach, sicher und effektiv. Die Kontinenzlevatorplastik kann die Wiederherstellung der Kontinenz verbessern (2/3 der Patienten). Komplikationen treten in weniger als 10 % der Fälle auf und umfassen Beckenblutungen, Beckenabszesse und Anastomosendehiszenzen (Aufspaltung der Nähte im Inneren), Blutungen oder Undichtigkeiten bei einer Dehiszenz. Die Sterblichkeit ist gering. Die Rezidivraten sind mit 16-30% höher als bei der abdominalen Reparatur, aber neuere Studien zeigen niedrigere Rezidivraten. Eine zusätzliche Levatorplastik kann die Rezidivrate auf 7 % senken.
Delorme-Verfahren
Dies ist eine Modifikation der perinealen Rektosigmoidektomie, die sich dadurch unterscheidet, dass nur die Schleimhaut und die Submukosa aus dem prolabierten Segment herausgeschnitten werden und nicht die Resektion in voller Dicke. Der Prolaps wird freigelegt, wenn er nicht bereits vorhanden ist, und die Schleimhaut- und Submukosaschichten werden von der überflüssigen Darmlänge abgezogen. Die verbleibende Muskelschicht wird gefaltet (gefaltet) und als Stütze über dem Beckenboden platziert. Die Ränder der Schleimhaut werden dann wieder zusammengenäht. Die "Mukosa-Proktektomie" wurde erstmals 1900 von Delorme diskutiert, jetzt wird sie wieder populärer, da sie eine geringe Morbidität hat und einen Bauchschnitt vermeidet und gleichzeitig den Prolaps effektiv repariert. Das Verfahren ist ideal geeignet für Patienten mit einem auf einen Teilumfang begrenzten Vollprolaps (z. B. Vorderwand) oder einem weniger ausgedehnten Prolaps (in dieser Situation kann eine perineale Rektosigmoidektomie schwierig sein). Die Stuhlinkontinenz wird nach der Operation verbessert (40–75% der Patienten). Postoperativ waren sowohl der mittlere Ruhe- als auch der Quetschdruck erhöht. Verstopfung wird in 50% der Fälle gebessert, aber oft werden Dringlichkeit und Tenesmen erzeugt. Komplikationen wie Infektionen, Harnverhalt, Blutungen, Anastomosendehiszenz (Öffnung der genähten Ränder im Inneren), Striktur (Verengung des Darmlumens), Durchfall und Kotstau treten in 6-32% der Fälle auf. Die Sterblichkeit tritt in 0–2,5 % der Fälle auf. Es gibt eine höhere Rezidivrate als abdominale Ansätze (7-26% Fälle).
Analumschlingung (Thirsch-Verfahren)
Dieser Eingriff kann unter örtlicher Betäubung durchgeführt werden . Nach der Reduktion des Prolaps wird eine subkutane Naht (ein Stich unter die Haut) oder ein anderes Material um den Anus gelegt, der dann gestrafft wird, um einen weiteren Prolaps zu verhindern. Anlegen von Silberdraht um den Anus, der erstmals 1891 von Thiersch beschrieben wurde. Zu den verwendeten Materialien gehören Nylon, Seide, Silastic-Stäbchen, Silikon, Marlex-Netz, Mersilene-Netz, Faszie, Sehne und Dacron. Diese Operation korrigiert nicht den Prolaps selbst, sondern ergänzt lediglich den Analsphinkter, verengt den Analkanal mit dem Ziel, den Prolaps daran zu hindern, nach außen zu gehen, also im Rektum zu verbleiben. Dieses Ziel wird in 54-100% der Fälle erreicht. Zu den Komplikationen zählen das Brechen des Umhüllungsmaterials, Kotstau, Sepsis und Erosion in die Haut oder den Analkanal. Die Rezidivraten sind höher als bei den anderen perinealen Verfahren. Dieses Verfahren wird am häufigsten bei Personen angewendet, die an einer schweren Erkrankung leiden oder ein hohes Risiko für Nebenwirkungen einer Vollnarkose haben und die andere perineale Verfahren möglicherweise nicht vertragen.
Interne rektale Invagination
Interne rektalen Invagination (rektal Invagination, interne Invagination, interne rektalen Prolaps, okkulte rektalen Prolaps, Innen-rektale Procidentia und rektale Einstülpung) ist ein medizinischer Zustand , definiert als ein trichterförmiges der Einfaltung rektalen Wand , die auftreten können während der Defäkation .
Dieses Phänomen wurde erstmals in den späten 1960er Jahren beschrieben, als die Defäkographie erstmals entwickelt und verbreitet wurde. Bei 40 % der asymptomatischen Patienten wurde ein Grad der inneren Invagination nachgewiesen, was die Möglichkeit eröffnet, dass es sich bei einigen um eine normale Variante handelt und die Patienten prädisponieren können, Symptome zu entwickeln oder andere Probleme zu verschlimmern.
Symptome
Die innere Invagination kann asymptomatisch sein , aber häufige Symptome sind:
- Stuhlleckage
- Gefühl der Stuhlentleerung ( Tenesmus ).
- Schmerzen im Beckenbereich.
- Rektale Blutung .
Rekto-rektale Invaginationen können asymptomatisch sein , abgesehen von einer leichten Darmentleerung. "Unterbrochener Stuhlgang" am Morgen wird von manchen als charakteristisch angesehen.
Rekto-anale Invaginationen führen häufig zu schwerwiegenderen Symptomen wie Anstrengung, unvollständiger Stuhlentleerung, Notwendigkeit einer digitalen Stuhlentleerung, Notwendigkeit einer Unterstützung des Perineums während des Stuhlgangs, Dringlichkeit, Frequenz oder intermittierender Stuhlinkontinenz .
Es wurde beobachtet, dass Invaginationen mit einer Dicke von 3 mm und solche, die eine Behinderung der rektalen Evakuierung zu verursachen scheinen, zu klinischen Symptomen führen können.
Ursache
Es gibt zwei Denkrichtungen bezüglich der Natur der inneren Invagination, nämlich: ob es ein primäres Phänomen oder sekundär (eine Folge) eines anderen Zustands ist.
Einige glauben, dass es die Anfangsform eines progressiven Spektrums von Störungen darstellt, deren Extrem der externe Rektumprolaps ist. Die Zwischenstadien würden allmählich die Größe der Invagination erhöhen. Der gefaltete Abschnitt des Rektums kann wiederholte Traumata der Schleimhaut verursachen und ein solitäres Rektumulkussyndrom verursachen . Eine interne Invagination schreitet jedoch selten zu einem externen Rektumprolaps fort.
Andere argumentieren, dass die Mehrheit der Patienten eine rektale Invagination eher als Folge einer Stuhlentleerung als als Ursache zu haben scheint, möglicherweise im Zusammenhang mit einer übermäßigen Belastung bei Patienten mit einer Stuhlentleerung. Patienten mit anderen Ursachen behindert Defäkation ( Obstruktion ) wie Anismus neigen auch dazu , höhere Inzidenz von interner Intussuszeption zu haben. Enterozelen treten bei 11% der Patienten mit interner Invagination gleichzeitig auf. Die Symptome einer inneren Invagination überschneiden sich mit denen einer Rektozele , tatsächlich können beide Erkrankungen zusammen auftreten.
Bei Patienten mit solitärem Rektumulkussyndrom in Kombination mit interner Invagination (wie bei 94 % der SRUS-Patienten) wurde eine veränderte Biomechanik der Rektumwand im Vergleich zu Patienten mit alleiniger interner Invagination nachgewiesen. Der vermutete Mechanismus der Stuhlentleerung besteht darin, dass das Intussuszeptum teleskopiert wird, wodurch das Rektumlumen während des Stuhlversuchs verschlossen wird. Eine Studie analysierte resektierte Rektumwandproben bei Patienten mit obstruierter Defäkation in Verbindung mit einer rektalen Invagination, die sich einer geklammerten transanalen Rektumresektion unterzogen . Sie berichteten von Anomalien des enterischen Nervensystems und der Östrogenrezeptoren . Eine Studie kam zu dem Schluss, dass die Invagination der vorderen Rektumwand dieselbe Ursache wie die Rektozele hat , nämlich eine mangelhafte rekto-vaginale Bandunterstützung.
Komorbiditäten und Komplikationen
Die folgenden Erkrankungen treten bei Patienten mit interner Rektuminvagination häufiger auf als in der Allgemeinbevölkerung:
Diagnose
Im Gegensatz zu einem externen Rektumprolaps ist die interne Rektuminvagination äußerlich nicht sichtbar, kann aber dennoch durch eine digitale rektale Untersuchung diagnostiziert werden , während der Patient sich wie zum Stuhlgang anstrengt. Bildgebende Verfahren wie ein Defäkationsprogramm oder eine dynamische MRT-Defäkographie können die abnormale Faltung der Rektumwand nachweisen. Einige haben sich für die Verwendung von anorektalen physiologischen Tests ( anorektale Manometrie ) ausgesprochen .
Behandlung
Nicht-chirurgische Maßnahmen zur Behandlung der inneren Invagination umfassen Beckenbodentraining, ein Füllmittel (z. B. Flohsamen ), Zäpfchen oder Einläufe zur Linderung von Verstopfung und Überanstrengung. Bei Inkontinenz ( Stuhlinkontinenz oder schwerer FI) oder paradoxer Beckenbodenkontraktion ( Anismus ) ist ein Biofeedback-Retraining angezeigt. Einige Forscher empfehlen, die innere Invagination konservativ zu behandeln, im Vergleich zu einem externen Rektumprolaps, der normalerweise eine Operation erfordert.
Wie beim externen Rektumprolaps werden sehr viele verschiedene chirurgische Eingriffe beschrieben. Im Allgemeinen kann ein Abschnitt der Rektumwand reseziert (entfernt) oder das Rektum in seiner ursprünglichen Position gegen die Kreuzbeinwirbel fixiert (Rektopexie) oder eine Kombination beider Methoden sein. Die Operation eines internen Rektumprolaps kann über den abdominalen Zugang oder den transanalen Zugang erfolgen.
Es ist klar, dass es ein breites Spektrum an Schwere der Symptome gibt, was bedeutet, dass einige Patienten von einer Operation profitieren können und andere möglicherweise nicht. Viele Verfahren erhalten widersprüchliche Erfolgsberichte, was dazu führt, dass kein Konsens darüber besteht, wie dieses Problem am besten gelöst werden kann. Ein Rückfall der Invagination nach der Behandlung ist ein Problem. Im Folgenden werden zwei der am häufigsten verwendeten Verfahren diskutiert.
laparoskopische ventrale (mesh) Rektopexie (LVR)
Dieses Verfahren zielt darauf ab, "das Deszensus der hinteren und mittleren Beckenkompartimente in Kombination mit einer Verstärkung des rektovaginalen Septums zu korrigieren".
Es wurde gezeigt, dass die Rektopexie die anale Inkontinenz ( Fäkalausfluss ) bei Patienten mit rektaler Invagination verbessert . Die Operation hat nachweislich eine geringe Rezidivrate (ca. 5 %). Es verbessert auch die Symptome einer Verstopfung des Stuhlgangs.
Zu den Komplikationen zählen Verstopfung, die reduziert wird, wenn bei der Technik keine posteriore rektale Mobilisierung (Befreiung des Rektums von seiner befestigten Rückseite) verwendet wird.
Der Vorteil des laproskopischen Zugangs ist eine verkürzte Heilungszeit und weniger Komplikationen.
Geklammerte transanale Rektumresektion (STARR)
Diese Operation zielt darauf ab, "die anorektale Schleimhaut umlaufend zu entfernen und die anteriore anorektale Übergangswand mit einem kreisförmigen Klammergerät zu verstärken". Im Gegensatz zu anderen Methoden korrigiert STARR nicht den Abstieg des Mastdarms, sondern entfernt das überflüssige Gewebe. Die Technik wurde aus einem ähnlichen Klammerverfahren für prolabierende Hämorrhoiden entwickelt . Seitdem wurden spezielle zirkuläre Klammergeräte für den Einsatz bei externem Rektumprolaps und interner Rektuminvagination entwickelt.
Nach STARR wurden manchmal schwerwiegende Komplikationen gemeldet, aber das Verfahren gilt heute als sicher und wirksam. STARR ist kontraindiziert bei Patienten mit schwachen Schließmuskeln (eine mögliche Komplikation sind Stuhlinkontinenz und Harndrang) und bei Patienten mit Anismus (paradoxe Kontraktion des Beckenbodens während des Stuhlgangs). Es wurde gezeigt, dass die Operation die rektale Sensibilität verbessert und das rektale Volumen verringert, der Grund, der für die Dringlichkeit gehalten wird. 90 % der Patienten geben 12 Monate nach der Operation keine Dringlichkeit an. Der Analsphinkter kann während der Operation auch gedehnt werden. STARR wurde mit Biofeedback verglichen und erwies sich als wirksamer bei der Verringerung der Symptome und der Verbesserung der Lebensqualität.
Schleimhautvorfall
Rektalen Prolaps der Schleimhaut (Prolaps der Schleimhaut, analer Prolaps der Schleimhaut) ist eine Unterart der rektalen Prolaps, und bezieht sich auf anomale Abstieg der rektalen Schleimhaut durch den Anus . Sie unterscheidet sich von einer inneren Invagination (okkulter Prolaps) oder einem vollständigen Rektumprolaps (externer Prolaps, Procidentia), da diese Zustände die gesamte Dicke der Rektumwand und nicht nur die Schleimhaut (Schleimhaut) betreffen.
Schleimhautprolaps ist ein anderer Zustand als prolabierende Hämorrhoiden (3. oder 4. Grad) , obwohl sie ähnlich aussehen können.
Ein Rektumschleimhautprolaps kann eine Ursache für eine Verstopfung des Stuhlgangs (Abgangsobstruktion) sein. und rektaler Geruch .
Symptome
Die Schwere der Symptome nimmt mit der Größe des Prolaps zu und ob er nach dem Stuhlgang spontan abnimmt, eine manuelle Reduktion durch den Patienten erfordert oder irreduzibel wird. Die Symptome sind identisch mit denen einer fortgeschrittenen Hämorrhoidalerkrankung und umfassen:
- Auslaufen von Fäkalien , das zur Verfärbung der Unterwäsche führt
- Rektale Blutung
- Schleimiger rektaler Ausfluss
- Rektale Schmerzen
- Juckreiz
Ursache
Es wird angenommen, dass die Erkrankung zusammen mit einem vollständigen Rektumprolaps und einer inneren Rektuminvagination mit chronischer Anstrengung beim Stuhlgang und Verstopfung zusammenhängt .
Ein Schleimhautprolaps tritt auf, wenn die Folge einer Lockerung der submukösen Ansätze (zwischen der Schleimhautschicht und der Muscularis propria ) des distalen Rektums ist . Der Abschnitt der prolabierten Rektumschleimhaut kann ulzerieren und zu Blutungen führen.
Diagnose
Der Schleimhautprolaps kann von einem externen Rektumprolaps in voller Dicke (einem vollständigen Rektumprolaps) durch die Ausrichtung der Falten (Furchen) im prolabierten Abschnitt unterschieden werden. Bei einem Rektumprolaps in voller Dicke verlaufen diese Falten umlaufend. Bei Schleimhautprolaps sind diese Falten radial. Die Falten bei Schleimhautvorfällen sind normalerweise mit inneren Hämorrhoiden verbunden.
Behandlung
EUA (Untersuchung in Narkose) des Anorektums und Bebänderung der Schleimhaut mit Gummibändern.
Solitäres Rektumulkussyndrom und Colitis cystica profunda
Das solitäre Rektumulkussyndrom (SRUS, SRU) ist eine Erkrankung des Rektums und des Analkanals , die durch Anstrengung und erhöhten Druck beim Stuhlgang verursacht wird . Dieser erhöhte Druck führt dazu, dass der vordere Teil der Rektumschleimhaut in den Analkanal gedrückt wird (eine interne rektale Invagination ). Durch diese Reibung wird die Schleimhaut des Enddarms immer wieder geschädigt, was zu Ulzerationen führt . SRUS kann daher als Folge einer inneren Invagination (einer Unterform des Rektumprolaps) angesehen werden, die in 94 % der Fälle nachgewiesen werden kann. Es kann asymptomatisch sein , aber es kann rektale Schmerzen , rektale Blutungen , rektalen Geruch , unvollständige Entleerung und Verstopfung des Stuhlgangs (Obstruktion des Rektumausgangs ) verursachen.
Symptome
Zu den Symptomen gehören:
- Anstrengung beim Stuhlgang
- Schleimiger rektaler Ausfluss
- Rektale Blutung
- Gefühl der unvollständigen Evakuierung ( Tenesmus )
- Verstopfung oder seltener Durchfall
- Stuhlinkontinenz (selten)
Häufigkeit
Es wird angenommen, dass der Zustand ungewöhnlich ist. Es tritt normalerweise bei jungen Erwachsenen auf, aber auch Kinder können betroffen sein.
Ursache
Es wird angenommen, dass die wesentliche Ursache von SRUS mit zu viel Anstrengung beim Stuhlgang zusammenhängt.
Eine Überaktivität des Analsphinkters während des Stuhlgangs führt dazu, dass der Patient mehr Anstrengung benötigt, um den Stuhlgang auszustoßen. Dieser Druck wird durch das modifizierte Valsalva-Manöver erzeugt (versuchte forcierte Ausatmung gegen eine geschlossene Glottis, was zu einem erhöhten abdominalen und intrarektalen Druck führt). Patienten mit SRUS zeigten bei Belastung einen höheren intrarektalen Druck als gesunde Kontrollen. SRUS ist auch mit einer verlängerten und unvollständigen Stuhlentleerung verbunden.
Wegen des begleitenden Anismus oder der nicht entspannten/paradoxen Kontraktion der Puborectalis (die sich normalerweise während des Stuhlgangs entspannen sollte), ist mehr Anstrengung erforderlich . Der erhöhte Druck drückt die vordere Rektumschleimhaut gegen die kontrahierte Puborectalis und häufig prolabiert die Schleimhaut während der Belastung in den Analkanal und kehrt dann in ihre normale Position zurück.
Das wiederholte Einklemmen der Auskleidung kann dazu führen, dass das Gewebe anschwillt und verstopft. Es wird angenommen, dass Ulzerationen durch eine daraus resultierende schlechte Blutversorgung ( Ischämie ), kombiniert mit wiederholtem Reibungstrauma durch die prolabierende Auskleidung, verursacht werden, und es wird angenommen, dass die Exposition gegenüber erhöhtem Druck Ulzerationen verursacht. Traumata durch harten Stuhl können ebenfalls dazu beitragen.
Die Seite des Geschwüres liegt typischerweise in der vorderen Wand des Rektumampulle , etwa 7-10 cm vom Anus. Der Bereich der Ulzeration kann jedoch näher am Anus, tiefer im Inneren oder an den seitlichen oder hinteren Rektumwänden liegen. Der Name "solitärer" kann irreführend sein, da mehr als ein Geschwür vorhanden sein kann. Darüber hinaus gibt es eine "präulzerative Phase", in der überhaupt kein Ulkus auftritt.
Pathologische Proben von Abschnitten der Rektumwand, die von SRUS-Patienten entnommen wurden, zeigen eine Verdickung und einen Ersatz von Muskeln durch fibröses Gewebe und überschüssiges Kollagen. Selten kann sich SRUS als Polypen im Rektum präsentieren.
SRUS ist daher mit einem internen, seltener einem externen Rektumprolaps assoziiert. Einige glauben, dass SRUS ein Spektrum verschiedener Krankheiten mit unterschiedlichen Ursachen darstellt.
Eine weitere Erkrankung, die mit einer inneren Invagination verbunden ist, ist die Colitis cystica profunda (auch bekannt als CCP oder Proctitis cystica profunda), bei der es sich um Cystika profunda im Rektum handelt. Cystica profunda wird durch Bildung gekennzeichnet Mucin Zysten in den Muskelschichten der Darmschleimhaut, und es kann überall entlang des Magen - Darm - Trakt auftreten. Wenn es im Rektum auftritt, glauben einige, dass es eine austauschbare Diagnose mit SRUS ist, da sich die histologischen Merkmale der Erkrankungen überschneiden. Tatsächlich wird CCP identisch mit SRUS verwaltet.
Die Elektromyographie kann die motorische Latenz des Pudendusnervs zeigen .
Komplikationen
Komplikationen sind selten, umfassen jedoch massive rektale Blutungen, Geschwüre in der Prostata oder Bildung einer Striktur . Sehr selten kann Krebs im Bereich der prolabierten Rektumschleimhaut entstehen.
Diagnose und Untersuchungen
SRUS wird häufig fehldiagnostiziert und die Diagnose wird 5–7 Jahre lang nicht gestellt. Ärzte sind möglicherweise nicht mit der Erkrankung vertraut und behandeln entzündliche Darmerkrankungen oder einfache Verstopfung.
Die verdickte Auskleidung oder Geschwüre können auch mit Krebsarten verwechselt werden.
Die Differentialdiagnose von SRUS (und CCP) umfasst:
- Polypen
- Endometriose
- entzündliche Granulome
- Infektionskrankheiten
- medikamenteninduzierte Kolitis
- schleimproduzierendes Adenokarzinom
Defäkographie , Sigmoidoskopie , transrektalen Ultraschall , Schleimhautbiopsie , anorektale Manometrie und Elektromyographie hierbei alle Diagnose und Untersuchung SRUS verwendet. Einige empfehlen eine Biopsie als unerlässlich für die Diagnose, da Ulzerationen möglicherweise nicht immer vorhanden sind, und andere geben die Defäkographie als Untersuchung der Wahl zur Diagnose von SRUS an.
Behandlung
Obwohl es sich bei SRUS nicht um eine medizinisch schwerwiegende Erkrankung handelt, kann sie die Ursache für eine deutlich eingeschränkte Lebensqualität der Patienten sein. Es ist schwierig zu behandeln, und die Behandlung zielt darauf ab, die Symptome zu minimieren.
Stoppen der Anstrengung beim Stuhlgang, durch richtige Körperhaltung , Ballaststoffaufnahme (möglicherweise enthaltene massebildende Abführmittel wie Flohsamen ), Stuhlweichmacher (z. B. Polyethylenglykol) und Biofeedback- Training zur Koordination des Beckenbodens während des Stuhlgangs
Eine Operation kann in Betracht gezogen werden, jedoch nur, wenn die nicht-chirurgische Behandlung fehlgeschlagen ist und die Symptome schwerwiegend genug sind, um den Eingriff zu rechtfertigen. Die Verbesserung durch eine Operation beträgt etwa 55-60%.
Die Ulzeration kann bestehen bleiben, auch wenn die Symptome abgeklungen sind.
Schleimhautprolaps-Syndrom
Eine Gruppe von Erkrankungen, die als Schleimhautprolapssyndrom (MPS) bekannt sind, wurde jetzt erkannt. Es umfasst SRUS, Rektumprolaps, Proctitis cystica profunda und entzündliche Polypen. Es wird als chronisch gutartige entzündliche Erkrankung eingestuft. Das verbindende Merkmal sind unterschiedliche Grade von Rektumprolaps, ob interne Invagination (okkulter Prolaps) oder externer Prolaps.
Pornographie
Rosebud-Pornografie und Prolapspornografie (oder Rosebudding- oder Rektumprolapspornografie) ist eine Analsex-Praxis, die in einigen extremen Analpornografien auftritt, bei denen ein pornografischer Schauspieler oder eine Pornodarstellerin einen Rektumprolaps durchführt, bei dem die Wände des Rektums aus dem Anus rutschen. Rektumprolaps ist eine ernste Erkrankung, die die Aufmerksamkeit eines Arztes erfordert. In der Rosebud-Pornografie wird dies jedoch absichtlich durchgeführt. Michelle Lhooq, die für VICE schreibt, argumentiert, dass Rosebudding ein Beispiel dafür ist, wie Produzenten „extreme“ Inhalte erstellen, da kostenlose Pornografie im Internet leicht verfügbar ist. Sie argumentiert auch, dass Rosebudding eine Möglichkeit für pornografische Schauspieler und Schauspielerinnen ist, sich zu profilieren. Wiederholte Rektumprolaps können zu Darmproblemen und Analverlust führen und somit die Gesundheit von pornografischen Schauspielern oder Schauspielerinnen, die daran teilnehmen, gefährden. Lhooq argumentiert auch, dass einige, die sich an dieser Form der Pornografie beteiligen, sich der Konsequenzen nicht bewusst sind.
Terminologie
Prolaps bezieht sich auf "das Herunterfallen oder Abrutschen eines Körperteils aus seiner üblichen Position oder Beziehung". Es leitet sich vom lateinischen pro- – „vorwärts“ + labi – „gleiten“ ab. "Prolaps" . Merriam-Webster-Wörterbuch . Prolaps kann sich auf viele andere medizinische Zustände als Rektumprolaps beziehen.
procidentia hat eine ähnliche Bedeutung wie Prolaps und bezieht sich auf "ein Sinken oder Prolaps eines Organs oder Teils". Es leitet sich vom lateinischen procidere ab – „nach vorne fallen“. Procidentia bezieht sich normalerweise auf Uterusprolaps , aber rektale Procidentia kann auch ein Synonym für Rektumprolaps sein.
Invagination wird als Invagination (Einfaltung) definiert, insbesondere als "das Rutschen einer Darmlänge in einen angrenzenden Abschnitt". Es leitet sich vom lateinischen intus – „innerhalb“ und susceptio – „handlung des unternehmens“, von suscipere – „aufnehmen“ ab. "Invagination" . Merriam-Webster-Wörterbuch .Die rektale Invagination darf nicht mit anderen Invaginationen des Dickdarms oder Dünndarms verwechselt werden , die manchmal ein medizinischer Notfall sein können. Im Gegensatz dazu ist die rektale Invagination nicht lebensbedrohlich.
Intussusceptum bezieht sich auf den proximalen Abschnitt der Rektumwand, der sich in das Lumen des distalen Abschnitts des Rektums (bezeichnet als Intussuscipiens) teleskopiert . Das Ergebnis sind 3 überlagerte Rektumwandschichten. Vom Lumen nach außen ist die erste Schicht die proximale Wand des Intussuszeptums, die mittlere die auf sich selbst zurückgefaltete Wand des Intussuszeptums und die äußere die distale Rektumwand, der Intussuscipiens.
Siehe auch
Verweise
Externe Links
| Einstufung | |
|---|---|
| Externe Ressourcen |