Graves-Ophthalmopathie - Graves' ophthalmopathy
| Graves-Ophthalmopathie | |
|---|---|
| Andere Namen | Schilddrüsen-Augenkrankheit (TED), Dysthyreose/Schilddrüsen-assoziierte Orbitopathie (TAO), Basedow-Orbitopathie (GO) |
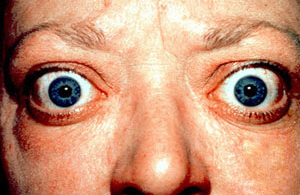 | |
| Vorgewölbte Augen und Lidretraktion bei Morbus Basedow | |
| Spezialität |
Augenheilkunde |
Die Graves-Ophthalmopathie , auch als Schilddrüsen-Augenkrankheit ( TED ) bekannt, ist eine entzündliche Autoimmunerkrankung der Augenhöhle und des periorbitalen Gewebes, die durch Zurückziehen des Oberlids, Lidverzögerung , Schwellung , Rötung ( Erythem ), Konjunktivitis und hervortretende Augen ( Exophthalmus ) gekennzeichnet ist. . Es tritt am häufigsten bei Personen mit Morbus Basedow auf und seltener bei Personen mit Hashimoto-Thyreoiditis oder bei euthyreoten Personen .
Es ist Teil eines systemischen Prozesses mit variabler Expression in Augen, Schilddrüse und Haut, der durch Autoantikörper verursacht wird , die an Gewebe in diesen Organen binden. Die Autoantikörper zielen auf die Fibroblasten in den Augenmuskeln ab, und diese Fibroblasten können sich in Fettzellen ( Adipozyten ) differenzieren . Fettzellen und Muskeln dehnen sich aus und entzünden sich. Venen werden komprimiert und können keine Flüssigkeit ableiten, was zu Ödemen führt .
Die jährliche Inzidenz beträgt 16/100.000 bei Frauen, 3/100.000 bei Männern. Etwa 3–5% leiden an einer schweren Erkrankung mit starken Schmerzen und einer das Sehvermögen bedrohenden Hornhautulzeration oder einer Kompression des Sehnervs. Zigarettenrauchen, das mit vielen Autoimmunerkrankungen in Verbindung gebracht wird, erhöht die Inzidenz um das 7,7-Fache.
Leichte Erkrankungen werden oft verschwinden und erfordern lediglich Maßnahmen zur Linderung von Beschwerden und Trockenheit, wie künstliche Tränen und wenn möglich, das Rauchen aufzugeben . Schwere Fälle sind ein medizinischer Notfall und werden mit Glukokortikoiden (Steroide) und manchmal Ciclosporin behandelt . Viele entzündungshemmende biologische Mediatoren wie Infliximab , Etanercept und Anakinra werden derzeit getestet. Im Januar 2020 wird die US Food and Drug Administration genehmigt teprotumumab-trbw für die Behandlung von Morbus Basedow Orbitopathie.
Anzeichen und Symptome
In milde Krankheit, Patienten präsentieren mit Retraktion des Augenlids. Tatsächlich ist die Oberlidretraktion das häufigste okuläre Zeichen der Orbitopathie von Graves. Dieser Befund wird mit zugehörigem Deckel lag auf Blicksenkung ( Graefe-Zeichen ), Augenkugel lag auf supraduction ( Kocher-Zeichen ), einen erweiterten Lidspalte während der Fixierung ( Dalrymple-Zeichen ) und einer Unfähigkeit des Schließens der Augenlider vollständig ( Lagophthalmus , Stellwag-Zeichen ). Aufgrund der Proptose , der Lidretraktion und des Lagophthalmus ist die Hornhaut anfälliger für Trockenheit und kann sich mit Chemosis , punktförmigen Epithelerosionen und überlegener limbischer Keratokonjunktivitis präsentieren . Die Patienten haben auch eine Dysfunktion der Tränendrüse mit einer Abnahme der Menge und Zusammensetzung der produzierten Tränen. Unspezifische Symptome bei diesen Pathologien sind Reizung, Körnigkeit, Lichtscheu , Tränenfluss und verschwommenes Sehen. Schmerzen sind nicht typisch, aber Patienten klagen oft über Druck in der Orbita. Auch eine periorbitale Schwellung aufgrund einer Entzündung kann beobachtet werden.
- Augenzeichen
| Schild | Beschreibung | Benannt nach |
|---|---|---|
| Abadies Zeichen | Der Hebemuskel des oberen Augenlids ist spastisch. | Jean-Marie-Charles-Abadie (1842-1932) |
| Ballettzeichen Ball | Lähmung eines oder mehrerer EOM | Louis-Gilbert-Simeon-Ballett (1853-1916) |
| Beckers Zeichen | Abnormal starkes Pulsieren der Arterien der Netzhaut | Otto Heinrich Enoch Becker (1828–1890) |
| Bostons Zeichen | Ruckartige Bewegungen des Oberlids beim unteren Blick | Leonard Napoleon Boston (1871-1931) |
| Cowens Zeichen | Ausgedehnter Hippus mit konsensualem Pupillenreflex | Jack Posner Cowen, US-amerikanischer Augenarzt (1906–1989) |
| Dalrymples Zeichen | Oberlidstraffung | John Dalrymple (1803–1852) |
| Enroths Zeichen | Ödeme insb. des oberen Augenlids | Emil Emanuel Enroth, finnischer Augenarzt (1879–1953) |
| Giffords Zeichen | Schwierigkeiten bei der Eversion des Oberlids. | Harold Gifford (1858-1929) |
| Goldzieher-Zeichen | Tiefe Injektion der Bindehaut, insbesondere temporal | Wilhelm Goldzieher, ungarischer Augenarzt (1849–1916) |
| Griffiths Zeichen | Unterlider hinkt beim Blick nach oben | Alexander James Hill Griffith, englischer Augenarzt (1858–1937) |
| Hertoghes Zeichen | Verlust der Augenbrauen seitlich | Eugene Louis Chretien Hertoghe, niederländischer Schilddrüsenpathologe (1860–1928) |
| Jellineks Zeichen | Überlegene Augenlidfalten sind hyperpigmentiert | Edward Jellinek, englischer Augenarzt und Pathologe (1890–1963) |
| Joffroys Zeichen | Fehlende Falten im Vorderkopf beim Blick nach oben. | Alexis Joffroy (1844–1908) |
| Jendrassiks Zeichen | Die Abduktion und Rotation des Augapfels ist ebenfalls begrenzt | Ernő Jendrassik (1858–1921) |
| Knies-Zeichen | Ungleichmäßige Pupillenerweiterung bei schwachem Licht | Max Knies, deutscher Augenarzt (1851–1917) |
| Kocher-Zeichen | Spasmatisches Zurückziehen des Oberlids bei Fixierung | Emil Theodor Kocher (1841–1917) |
| Loewis Zeichen | Schnelle Mydriasis nach Instillation von 1:1000 Adrenalin | Otto Löwi (1873–1961) |
| Manns Zeichen | Die Augen scheinen sich aufgrund der gebräunten Haut auf verschiedenen Ebenen zu befinden. | John Dixon Mann, englischer Pathologe und Gerichtsmediziner (1840–1912) |
| Mittleres Zeichen | Erhöhte Sklera-Show bei Blick nach oben (Globe-Lag) | Benannt nach dem Ausdruck, aus der Ferne "gemein" zu sein, aufgrund der Sklerashow |
| Möbius-Zeichen | Fehlende Konvergenz | Paul Julius Möbius (1853–1907) |
| Payne-Trousseau-Zeichen | Verrenkung des Globus | John Howard Payne, US-amerikanischer Chirurg (1916–1983), Armand Trousseau (1801–1867) |
| Pochins Zeichen | Reduzierte Amplitude des Blinkens | Sir Edward Eric Pochin (1909–1990) |
| Riesman-Zeichen | Bruit über dem Augenlid | David Riesman , US-amerikanischer Arzt (1867–1940) |
| Cap-Phänomen der Bewegung | Augapfelbewegungen werden schwer, abrupt und unvollständig ausgeführt | |
| Rosenbachs Zeichen | Augenlider werden beim Schließen durch dünnes Zittern animiert | Ottomar Ernst Felix Rosenbach (1851–1907) |
| Snellen–Riesman-Zeichen | Beim Platzieren der Kapsel des Stethoskops über geschlossenen Augenlidern war ein systolisches Geräusch zu hören | Herman Snellen (1834–1908), David Riesman , US-amerikanischer Arzt (1867–1940) |
| Stellwags Zeichen | Unvollständiges und seltenes Blinken | Karl Stellwag (1823–1904) |
| Sukers Zeichen | Unfähigkeit, die Fixierung bei extremem seitlichem Blick aufrechtzuerhalten | George Francis "Franklin" Suker, US-amerikanischer Augenarzt (1869–1933) |
| Topolanskis Zeichen | Um die Ansatzbereiche der vier Rektusmuskeln des Augapfels ist ein Gefäßbandnetzwerk erkennbar und dieses Netzwerk verbindet die vier Ansatzpunkte. | Alfred Topolanski, österreichischer Augenarzt (1861–1960) |
| von Graefes Zeichen | Oberlid bleibt beim Blick nach unten zurück | Friedrich Wilhelm Ernst Albrecht von Gräfe (1828-1870) |
| Wilders Zeichen | Zucken des Auges bei der Bewegung von der Abduktion zur Adduktion | Helenor Campbell Wilder (geb. Foerster), US-amerikanische Augenärztin (1895–1998) |
Bei mittelschwerer aktiver Erkrankung sind die Anzeichen und Symptome anhaltend und zunehmend und umfassen Myopathie . Die Entzündung und Ödeme der Augenmuskeln führen zu Sehstörungen. Der M. rectus inferior ist das am häufigsten betroffene Muskel und Patient vertikalen auftreten können diplopia auf upgaze und Begrenzung der Höhe der Augen aufgrund Fibrose des Muskels. Dies kann auch den Augeninnendruck der Augen erhöhen. Die Doppelbilder treten anfangs intermittierend auf, können aber allmählich chronisch werden. Der M. rectus medialis ist der am zweithäufigsten betroffene Muskel, es können jedoch auch mehrere Muskeln asymmetrisch betroffen sein.
Bei schwereren und aktiven Erkrankungen treten Masseneffekte und narbige Veränderungen innerhalb der Orbita auf. Dies äußert sich in einem fortschreitenden Exophthalmus , einer restriktiven Myopathie, die die Augenbewegungen einschränkt, und einer Optikusneuropathie. Bei einer Vergrößerung des extraokularen Muskels an der Augenhöhlenspitze besteht die Gefahr einer Kompression des Sehnervs. Auch das Augenhöhlenfett oder die Dehnung des Nervs aufgrund des erhöhten Augenhöhlenvolumens können zu einer Schädigung des Sehnervs führen. Der Patient erleidet einen Verlust der Sehschärfe, einen Gesichtsfelddefekt , einen afferenten Pupillendefekt und einen Verlust des Farbsehens. Dies ist ein Notfall und erfordert eine sofortige Operation, um eine dauerhafte Erblindung zu verhindern.
Pathophysiologie

TAO ist eine orbitale Autoimmunerkrankung . Die Schilddrüsen-stimulierende Hormon - Rezeptor (TSH-R) ist ein Antigen in Augenhöhlenfett und gefunden Bindegewebe , und ist ein Ziel für Autoimmunangriff.
Bei der histologischen Untersuchung zeigt sich eine Infiltration des orbitalen Bindegewebes durch Lymphozyten , Plasmozyten und Mastozyten . Die Entzündung führt zu einer Ablagerung von Kollagen und Glykosaminoglykanen in den Muskeln, was zu einer anschließenden Vergrößerung und Fibrose führt . Es gibt auch eine Induktion der Lipogenese durch Fibroblasten und Präadipozyten , die eine Vergrößerung der orbitalen Fett- und extraokularen Muskelkompartimente verursacht. Diese Volumenzunahme des intraorbitalen Inhalts innerhalb der Grenzen der knöchernen Orbita kann zu dysthyreoider Optikusneuropathie (DON), erhöhtem Augeninnendruck, Proptosis und venöser Stauung führen, die zu Chemosis und periorbitalen Ödemen führen. Darüber hinaus kann die Expansion des intraorbitalen Weichteilvolumens auch die knöcherne Orbita umgestalten und vergrößern, was eine Form der Autodekompression sein kann.
Diagnose
Die Ophthalmopathie von Graves wird klinisch anhand der okulären Anzeichen und Symptome diagnostiziert, aber positive Tests auf Antikörper (Anti-Thyroglobulin-, Anti-Mikrosomal- und Anti-Thyrotropin-Rezeptor) und Anomalien des Schilddrüsenhormonspiegels (T3, T4 und TSH) helfen bei der Unterstützung die Diagnose.
Die orbitale Bildgebung ist ein interessantes Werkzeug für die Diagnose von Graves-Ophthalmopathie und ist nützlich, um Patienten auf das Fortschreiten der Krankheit zu überwachen. Es ist jedoch nicht gerechtfertigt, wenn die Diagnose klinisch gestellt werden kann. Die Ultraschalluntersuchung kann bei Patienten ohne klinische Orbitalbefunde eine frühe Basedow-Orbitopathie erkennen. Es ist jedoch weniger zuverlässig als der CT-Scan und die Magnetresonanztomographie (MRT), um die extraokulare Muskelbeteiligung an der Augenhöhlenspitze zu beurteilen, die zur Erblindung führen kann. Daher ist bei Verdacht auf eine Beteiligung des Sehnervs eine CT-Untersuchung oder ein MRT erforderlich. In der Bildgebung sind die charakteristischsten Befunde dicke extraokulare Muskeln mit Sehnenschonung , meist beidseitig, und Proptosis.
Einstufung
Gedächtnisstütze: "KEINE SPECS":
| Klasse | Beschreibung |
|---|---|
| Klasse 0 | Keine Anzeichen oder Symptome |
| Klasse 1 | Nur Zeichen (beschränkt auf Oberlidretraktion und -starren, mit oder ohne Lidnachlauf) |
| Klasse 2 | Weichteilbeteiligung (Ödem der Bindehaut und Lider, Bindehautinjektion etc.) |
| Klasse 3 | Proptose |
| Klasse 4 | Beteiligung der extraokularen Muskulatur (normalerweise mit Diplopie) |
| Klasse 5 | Hornhautbeteiligung (hauptsächlich aufgrund von Lagophthalmus) |
| Klasse 6 | Sehverlust (aufgrund einer Beteiligung des Sehnervs) |
Verhütung
Nicht zu rauchen ist eine häufige Empfehlung in der Literatur. Abgesehen von der Raucherentwöhnung gibt es in diesem Bereich nur wenige definitive Forschungen. Zusätzlich zu den oben genannten Selenstudien deuten auch einige neuere Untersuchungen darauf hin, dass die Verwendung von Statinen hilfreich sein kann.
Behandlung
Auch wenn bei einigen Menschen innerhalb eines Jahres eine spontane Remission der Symptome einsetzt, benötigen viele eine Behandlung. Der erste Schritt ist die Regulierung des Schilddrüsenhormonspiegels. Die topische Befeuchtung des Auges wird verwendet, um Hornhautschäden durch Exposition zu vermeiden. Kortikosteroide sind wirksam bei der Verringerung der Augenhöhlenentzündung, aber der Nutzen hört nach dem Absetzen auf. Die Behandlung mit Kortikosteroiden ist aufgrund ihrer vielen Nebenwirkungen ebenfalls begrenzt. Die Strahlentherapie ist eine alternative Option, um eine akute orbitale Entzündung zu reduzieren. Die Wirksamkeit ist jedoch umstritten. Eine einfache Möglichkeit, Entzündungen zu reduzieren, besteht darin , mit dem Rauchen aufzuhören , da entzündungsfördernde Substanzen in Zigaretten enthalten sind. Das Medikament Teprotumumab-trbw kann auch verwendet werden. Es gibt vorläufige Beweise für Selen bei leichten Erkrankungen. Tocilizumab, ein Medikament zur Unterdrückung des Immunsystems, wurde auch zur Behandlung von TED untersucht. Ein 2018 veröffentlichter Cochrane Review ergab jedoch keine Evidenz (es wurden keine relevanten klinischen Studien veröffentlicht), die zeigen, dass Tocilizumab bei Menschen mit TED wirkt.
Im Januar 2020 hat die US-amerikanische Food and Drug Administration Teprotumumab-trbw zur Behandlung der Graves-Ophthalmopathie zugelassen.
Operation
Es gibt einige Hinweise darauf, dass eine totale oder subtotale Thyreoidektomie dazu beitragen kann, die Spiegel von TSH-Rezeptor-Antikörpern (TRAbs) zu senken und infolgedessen die Augensymptome zu reduzieren, möglicherweise nach einer Verzögerung von 12 Monaten. Ein Meta-Review aus dem Jahr 2015 ergab jedoch keine solchen Vorteile, und es gibt einige Hinweise darauf, dass eine Operation nicht besser ist als Medikamente.
Eine Operation kann durchgeführt werden, um die Orbita zu dekomprimieren, die Proptose zu verbessern und den Strabismus zu behandeln, der Diplopie verursacht. Die Operation wird durchgeführt, wenn die Krankheit der Person seit mindestens sechs Monaten stabil ist. In schweren Fällen wird die Operation jedoch dringend, um eine Erblindung durch eine Sehnervenkompression zu verhindern. Da die Augenhöhle aus Knochen besteht, kann die Augenmuskelschwellung nirgendwo aufgenommen werden, und als Ergebnis wird das Auge nach vorne in eine hervorstehende Position geschoben. Bei der orbitalen Dekompression wird etwas Knochen aus der Augenhöhle entfernt, um eine oder mehrere Nebenhöhlen zu öffnen und so Platz für das geschwollene Gewebe zu schaffen und dem Auge zu ermöglichen, sich wieder in die normale Position zu bewegen und auch die Kompression des Sehnervs zu lindern, die das Sehvermögen bedrohen kann.
Die Augenlidoperation ist die häufigste Operation, die bei Patienten mit Graves-Ophthalmopathie durchgeführt wird. Lidverlängerungsoperationen können am oberen und unteren Augenlid durchgeführt werden, um das Aussehen des Patienten und die Symptome der Augenoberfläche zu korrigieren. Durch eine marginale Myotomie des M. levator palpebrae kann die Lidspalthöhe um 2–3 mm reduziert werden . Wenn es eine schwerere obere Lidretraktion oder Exposition Keratitis, marginal Myotomie von levator Palpebrae assoziiert mit seitlichen tarsal Kanthoplastik empfohlen. Bei diesem Verfahren kann das Oberlid um bis zu 8 mm abgesenkt werden. Andere Ansätze sind die Müllerektomie (Resektion des Müller-Muskels ), Augenlid-Spacer-Transplantate und die Rezession der Unterlidretraktoren. Eine Blepharoplastik kann auch durchgeführt werden, um das überschüssige Fett im unteren Augenlid zu entfernen.
Eine Zusammenfassung der Behandlungsempfehlungen wurde 2015 von einer italienischen Taskforce veröffentlicht, die die anderen Studien weitgehend unterstützt.
Prognose
Risikofaktoren einer progressiven und schweren Schilddrüsen-assoziierten Orbitopathie sind:
- Alter über 50 Jahre
- Schnelles Einsetzen der Symptome unter 3 Monaten
- Zigaretten rauchen
- Diabetes
- Schwere oder unkontrollierte Hyperthyreose
- Vorhandensein eines prätibialen Myxödems
- Hoher Cholesterinspiegel ( Hyperlipidämie )
- Periphere Gefäßerkrankung
Epidemiologie
Die Pathologie betrifft hauptsächlich Personen im Alter von 30 bis 50 Jahren. Frauen entwickeln viermal häufiger TAO als Männer. Wenn Männer betroffen sind, neigen sie zu einem späteren Beginn und einer schlechten Prognose. Eine Studie zeigte, dass zum Zeitpunkt der Diagnose 90 % der Patienten mit klinischer Orbitopathie laut Schilddrüsenfunktionstests hyperthyreot waren , während 3 % eine Hashimoto-Thyreoiditis hatten , 1 % eine Hypothyreose und 6 % keine Abnormalität der Schilddrüsenfunktionstests aufwiesen. Von den Patienten mit Hyperthyreose nach Graves haben 20 bis 25 Prozent eine klinisch offensichtliche Ophthalmopathie nach Graves, während nur 3 bis 5 Prozent eine schwere Ophthalmopathie entwickeln.
Geschichte
In der medizinischen Literatur, Robert James Graves im Jahr 1835, war die erste , die Assoziation einer Schilddrüse beschreiben Struma mit Exophthalmus (proptosis) des Auge. Die Basedow-Ophthalmopathie kann vor, mit oder nach dem Ausbruch einer manifesten Schilddrüsenerkrankung auftreten und beginnt in der Regel über viele Monate langsam.
Siehe auch
Verweise
Weiterlesen
- Behbehani, Raed; Sergott, Robert C; Savino, Peter J. (2004). „Orbitale Strahlentherapie für Schilddrüsen-bezogene Orbitopathie“. Aktuelle Meinung in der Augenheilkunde . 15 (6): 479–82. doi : 10.1097/01.icu.0000144388.89867.03 . PMID 15523191 . S2CID 31340321 .
- Boncoeur, M.-P. (2004). "Orbitopathie dysthyroïdienne: imagerie: Orbitopathie dysthyroïdienne" [Bildgebende Verfahren bei Morbus Basedow: Dysthyreoide Orbitopathie]. Journal Français d'Ophtalmologie (auf Französisch). 27 (7): 815–8. doi : 10.1016/S0181-5512(04)96221-3 . PMID 15499283 . INIST : 16100159 .
- Boulos, Patrick Roland; Hardy, Isabelle (2004). „Schilddrüsen-assoziierte Orbitopathie: Eine klinisch-pathologische und therapeutische Überprüfung“. Aktuelle Meinung in der Augenheilkunde . 15 (5): 389–400. doi : 10.1097/01.icu.0000139992.15463.1b . PMID 15625899 . S2CID 23194226 .
- Camezind, P.; Robert, P.-Y.; Adenis, J.-P. (2004). "Signes cliniques de l'orbitopathie dysthyroïdienne: Orbitopathie dysthyroïdienne" [Klinische Anzeichen einer dysthyreoiden Orbitopathie: Dysthyreoide Orbitopathie]. Journal Français d'Ophtalmologie (auf Französisch). 27 (7): 810–4. doi : 10.1016/S0181-5512(04)96220-1 . PMID 15499282 . INIST : 16100158 .
- Duker, Jay S.; Yanoff, Myron (2004). "Kapitel 95". Augenheilkunde (2. Aufl.). Saint Louis: Lebenslauf Mosby. ISBN 978-0-323-02907-0.
- Morax, S.; Ben Ayed, H. (2004). "Techniques et indications chirurgicales des décompressions osseuses de l'orbitopathie dysthyroïdienne" [Orbitale Dekompression bei dysthyreoider Orbitopathie: eine Übersicht über Techniken und Indikationen]. Journal Français d'Ophtalmologie (auf Französisch). 27 (7): 828–44. doi : 10.1016/s0181-5512(04)96225-0 . PMID 15499287 .
- Rose, John G.; Burkat, Katze Nguyen; Boxrud, Cynthia A. (2005). „Diagnose und Management der Schilddrüsen-Orbitopathie“. HNO-Kliniken in Nordamerika . 38 (5): 1043–74. doi : 10.1016/j.otc.2005.03.015 . PMID 16214573 .
Externe Links
| Einstufung | |
|---|---|
| Externe Ressourcen |
